糖尿病患者出现严重急性并发症、血糖长期失控或需调整复杂治疗方案时应住院治疗。主要住院指征包括酮症酸中毒、高渗性昏迷、反复低血糖发作、合并严重感染及妊娠期血糖管理困难。
1、急性并发症:
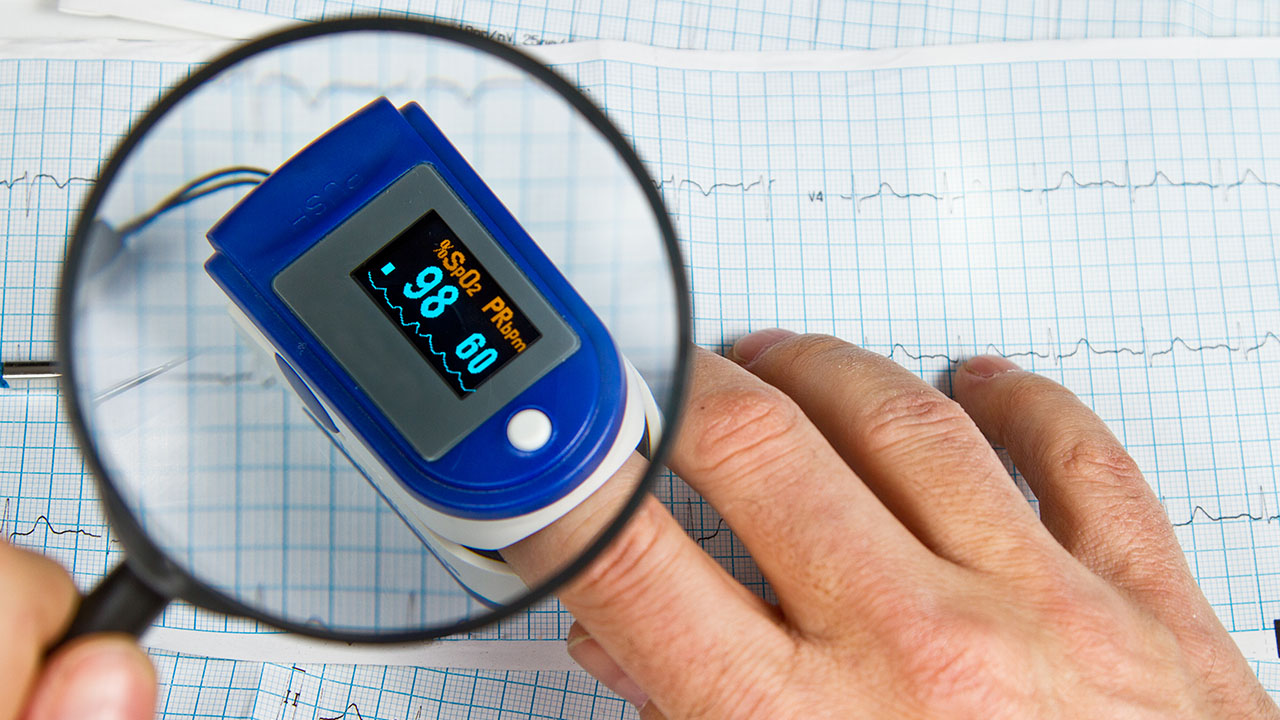
糖尿病酮症酸中毒和高渗性高血糖状态属于危及生命的急症。当患者出现呕吐、腹痛、呼吸深快、意识模糊等症状,血糖持续超过16.7mmol/L且尿酮体阳性时,需立即住院进行胰岛素静脉输注、补液及电解质纠正。此类并发症可能由感染、胰岛素治疗中断或应激状态诱发,延误治疗可能导致多器官衰竭。
2、顽固性高血糖:
门诊治疗下空腹血糖持续>13.9mmol/L或糖化血红蛋白>10%超过3个月,提示存在严重胰岛素抵抗或胰岛功能衰竭。住院期间可通过动态血糖监测评估血糖波动规律,调整胰岛素泵治疗或制定强化降糖方案。这种情况常合并微血管病变进展,需同步进行并发症筛查。
3、频发低血糖:
每周发生3次以上严重低血糖(血糖<3.0mmol/L伴意识障碍)或出现无感知性低血糖者需住院评估。可能与胰岛素过量、肾功能减退或自主神经病变有关,住院期间需调整降糖方案,必要时使用血糖监测系统。反复低血糖会增加心脑血管事件风险。
4、合并重症感染:
糖尿病患者出现肺炎、足部坏疽、泌尿系感染等合并发热、白细胞升高时,血糖往往难以控制。住院可进行病原学检查、静脉抗生素治疗及创面清创,同时实施胰岛素强化治疗。感染应激会加剧胰岛素抵抗,门诊口服降糖药通常无法有效控制血糖。
5、特殊生理状态:
妊娠期糖尿病患者出现持续餐后血糖>6.7mmol/L,或合并胎儿生长异常时需住院调控。围手术期患者当术前血糖>10mmol/L或需进行大型手术时,住院可实现术前血糖优化和术后胰岛素剂量调整。这些情况下严格的血糖控制对母婴或手术预后至关重要。
糖尿病患者住院期间应保持每日1500-2000毫升饮水,选择低升糖指数食物如燕麦、糙米分5-6餐进食。病情稳定后需在医生指导下进行散步、太极等有氧运动,出院前接受至少1小时糖尿病自我管理教育,掌握胰岛素注射技术、低血糖识别及足部护理要点,定期复查眼底、尿微量白蛋白等并发症指标。